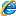燮枢汤
北柴胡9~15克、炒黄芩9~12克、炒川楝子9~12克、制半夏10~12克、草红花9~10克、白蒺藜9~12克、皂角刺3~6克、片姜黄9克、刘寄奴9~10克(或茜草15~25克)、焦四仙各10克、炒莱菔子10克、泽泻9~15克。每日1剂,水煎分2次服(白天与睡前各1次)。
功能:调肝和中,燮理枢机,活瘀散结。
主治:凡较长期间具有右胁隐痛或两胁均痛,脘闷迟消,腹部胀满,食思缺乏,胁下痞块(肝或脾大),倦怠乏力,小便发黄,大便欠爽或溏软,舌质红或有瘀斑,舌苔白或黄,脉象弦或弦滑或兼数等症状的肝胃失和,肝郁克脾,肝肺气郁,中焦湿阻,肝病累肾,肝热扰心,久病气血郁滞诸证者,均可使用。这些证候包括西医诊断的迁延性肝炎、慢性肝炎、早期肝硬化、慢性胆囊炎、慢性胆道感染等疾病出现上述症状和证候者。对临床症状不太明显,肝或稍大或不大而肝功能化验较长期不正常,或有时腹胀或消化稍慢,脉带弦意(尤其是左手)或右脉滑中寓弦,舌质或正常或略红,舌苔或薄白,或微黄者,亦可使用。具有前述症状和证候,而西医诊断不是肝胆病者,亦可使用。主要按中医辨证论治加减变化。
组方医理:肝藏血,主谋虑,胆主决断,二者相表里,一身上下,其气无所不乘。清•沈金鳌说:“肝和则生气发育万物,为诸脏之生化,若衰与亢则能为诸脏之残贼。”其性条过而不可郁,其气偏于急而易怒,其病多为气都而逆,气逆则三焦受病,又必侵乎及脾,然虽郁但不可用攻伐,应遵《内经》以辛散之、以辛补之之旨。肝经郁热之实,又常因肝血之虚,亦须遵《内经》酸收、甘缓之旨。综起来看,前人治疗肝胆病,常以条达疏解、散清养潜为其主要治则。本方结合前人经验,参以已见,以柴胡苦平入肝胆、条调疏发,畅郁阳而化滞阴,解心腹肠胃间结气,推陈致新;黄芩苦寒入肝胆,降泄清热,治自里达外之热,尤其是协柴胡更可以清气分郁结之热,二药相配,柴胡升清阳,黄芩降浊阴,能调转、燮理、阴阳升降之枢机,而用为主药。以半夏辛温散降中焦逆气而和胃健脾,白蒺藜苦辛而温,宣肺之滞,疏肝之郁,下气行血,二药辛温入肝,又寓有《内经》肝欲散,急食辛以散之之意;川楝子苦寒入肝,炒则寒性减,能清肝热行肝气而治胁痛、脘痛、腹痛;红花辛温,活血通经,并能和血调血,主气血不和,四药合而为辅药。以片姜黄辛苦性温,行血中气滞,治心腹结积、痞满胀痛;皂刺辛温,开结行滞,化痰消瘀,破坚除积;刘寄奴苦温兼辛,破瘀消积,行血散肿,治心腹痛,消散肥气、息贲、痞块;炒莱菔子辛甘性平,理气消胀,配焦四仙(焦神曲、焦麦芽、焦山楂、焦槟榔),共助消化而除胀满迟消,运中焦而健脾胃,共为佐药。以泽泻入肝肾,能行在下之水使之随泽气而上升,复使在上之水随气通调而下泻,能降泄肝肾二经水湿火热之邪而助阴阳升降之机,用为使药。本方中又涵有几个药组,一是柴、芩合用,有调肝转枢之效;一是白蒺藜、红花、皂刺三药相配,则有宣畅肺气、疏达肝气、通行胸胁胠肋之间行瘀散结之能,尤其是对久病者,三药合用能深达病所,斡旋枢机;一是川楝子、片姜黄、刘寄奴(或茜草)三药同用,既苦泄肝气之郁,又理血中气滞,而治心腹胁痛,结合皂刺、红花、白蒺藜三药,又对消散痞块有帮助。一是半夏、焦四仙(或三仙)合用,和中运脾以健中焦,寓有“见肝之病,当先实脾”之意。方中入血分的药物比重较大,是针对“病久入血’而设,以求推陈致新,新血生则气化旺,气化旺盛则康复之力增强。多年来,我在治疗西医诊断的慢性肝胆病的过程中,逐渐体会到中医治疗肝胆病,不是专从肝胆治,而是从整体观出发,根据五脏六腑相关等理论去进行辨证论治。总之,此方既着重于调转枢机,升降化育,又照顾到肝主藏血和病久入血等特点,故命名为“燮枢汤”。
加减运用:中湿不化,脘闷少食,舌苔白厚(或腻)者,加苍术6~9克、草豆蔻6~10克。气血阻滞,胁痛明显者,加元胡9克、枳壳10克、制乳没各5克等。如果血瘀明显,胁痛处固定,或兼月经量少有块者,可改加茜草12~20克、乌贼骨6~9克、桂枝6~10克。胃纳不佳,食欲不振,饮食少进者,加生谷芽10~12克、陈皮10~12克。肝热扰心,心悸、失眠、多梦、健忘者,加珍珠母30克(先煎),远志、天竺黄各9~10克、栀子仁3克(热象轻者可改夜交藤15~20克)。血络瘀郁,面或胸颈等处有血丝缕(蜘蛛痣)者,加茜草10~15克、乌贼骨6~9克、丝瓜络10克。下午低热者,加生白芍12克、银柴胡10克、青蒿15克。肝胆热盛,口苦、尿黄、目红者,加栀子6~10克、胆草3克。胁下痞块,肝脾肿大明显者,加炙鳖甲15~30克(先煎),生牡蛎20~30克(先煎),射干10克,莪术、三棱各3~6克,玄参12~20克等。肝病累肾,脾湿不化而腹部
坠胀,小便短少,有轻度腹水者,加大腹皮12~15克,茯苓、冬瓜皮各30~40克,水红花子10~12克(猪苓20克、泽兰15克可代用),车前子12~20克(布包),泽泻可改为30克。每遇情志不遂即各症加重者,加香附10克、合欢花6克。肝胆郁滞,疏泄不佳,胃失和降而呕逆便秘,上腹及胁部疼痛,舌苔不化者,加生赭石30克(先煎)、旋覆花10克(布包)、生大黄3~5克、生甘草3克、炒五灵脂9克。兼有胆结石者,加金钱草30克,郁金、炒鸡内金各10克。肝功能化验较长时间不正常(尤其是谷丙转氨酶高者),可同时加服五芦散(五味子95克、芦荟1.5~2.5克,共为细末,每服3克,一日2次,温开水送下,或随汤药服)。大便经常干燥,肝病久久不愈,或目赤涩,或月经闭止者,可酌加芦荟末0.3克左右,装胶囊,随汤药服,此药可引药力入肝。腰部喜暖,见凉隐痛者,减黄芩为6克,去川楝子。饮食正常者,可去莱菔子、焦四仙,只用焦神曲。口渴明显者去半夏。女子月经不潮或经水量少者,可去刘寄奴,改加茜草15~30克。药后胁痛反而加重者,可去皂刺,减少片姜黄用量,以后再渐渐加入。
验案举隅:黄某某,男,41岁,干部,1972年7月14日初诊。
病史及现症:1962年患无黄疸型急性传染性肝炎,经北京某医院中西医治疗2年多,肝功能正常而上班。1969年突发上消化道出血,经输血等治愈。1970年又出现肝炎症状,经北京某医院化验肝功能不正常,诊断为迁延性肝炎,经用中西药治疗1年多,症状不减,肝功能化验越来越不好,面部及手背出现蜘蛛痣,肝脏未触及,诊断为早期肝硬化,经治无效而转来我院诊治。现症右胁疼痛,不思饮食,倦怠乏力,形体瘦弱,面色晦暗,面部鼻头有血丝缕(蜘蛛痣),手掌发红,严重失眠,腹胀迟消,大便溏软,肝功能化验:麝絮(4),麝浊>20单位,转氨酶600单位。澳抗弱阳性。舌质略红,舌苔厚实微黄,中有剥脱,脉象滑数,左手略有弦象。
辨证:肝郁犯胃,中湿不化,心神不宁。
治法:调肝和胃,佐以安神。
处方:用燮枢汤加减。柴胡12克,黄芩12克,炒川楝子9克,皂刺6克,白蒺藜12克,茜草12克,草决明9克,焦四仙各9克,香谷芽9克,青陈皮各9克,草豆蔻9克,珍珠母30克(先煎)。6剂。
二诊,三诊时,诸症略有减轻,均以上方加减。
8月11日四诊:右胸胁痛已有间断,食纳渐增,大便仍软,有头重腿沉之感。舌苔已化薄尚略黄,剥脱处已见新生之薄苔,脉同前。再守上方出入:柴胡12克,黄芩9克,白蒺藜12克,红花9克,刘寄奴9克,桃仁9克,当归6克,赤白芍各15克,川断15克,茜草9克,栀子6克,焦神曲12克,草豆蔻9克,芦荟末0.3克(装胶囊)分2次随汤药服,6剂。
此后均以此方随证加减。1973年还加服“五芦散”2料(每料服约半月)。口腔有溃疡时,曾加生石膏、连翘、玄参等。腰腿痛时,曾加独活、威灵仙、附片等。以燮枢汤加减,服至1973年5月下旬,不但诸症消退,人亦渐壮实,肝功能化验亦完全恢复正常。1974年1月试作半日工作。以后到几个医院多次检查肝功能均正常,于12月上班正常工作。
1975年秋、1976年夏两次追访,身体很好,正常工作,与病时判若两人。
1981年6月造访:七八年来,一直上正常班,并且常到基层指导工作,均能胜任。自从服药以后,多年的关节炎也未发作,面色红润,身体健壮。
1983年3月造访:一直正常工作,未发作过肝胆病。
1988年2月追访:身体健壮,全日正常工作,已提升为司长,能以身作则,领导大家工作。
北柴胡9~15克、炒黄芩9~12克、炒川楝子9~12克、制半夏10~12克、草红花9~10克、白蒺藜9~12克、皂角刺3~6克、片姜黄9克、刘寄奴9~10克(或茜草15~25克)、焦四仙各10克、炒莱菔子10克、泽泻9~15克。每日1剂,水煎分2次服(白天与睡前各1次)。
功能:调肝和中,燮理枢机,活瘀散结。
主治:凡较长期间具有右胁隐痛或两胁均痛,脘闷迟消,腹部胀满,食思缺乏,胁下痞块(肝或脾大),倦怠乏力,小便发黄,大便欠爽或溏软,舌质红或有瘀斑,舌苔白或黄,脉象弦或弦滑或兼数等症状的肝胃失和,肝郁克脾,肝肺气郁,中焦湿阻,肝病累肾,肝热扰心,久病气血郁滞诸证者,均可使用。这些证候包括西医诊断的迁延性肝炎、慢性肝炎、早期肝硬化、慢性胆囊炎、慢性胆道感染等疾病出现上述症状和证候者。对临床症状不太明显,肝或稍大或不大而肝功能化验较长期不正常,或有时腹胀或消化稍慢,脉带弦意(尤其是左手)或右脉滑中寓弦,舌质或正常或略红,舌苔或薄白,或微黄者,亦可使用。具有前述症状和证候,而西医诊断不是肝胆病者,亦可使用。主要按中医辨证论治加减变化。
组方医理:肝藏血,主谋虑,胆主决断,二者相表里,一身上下,其气无所不乘。清•沈金鳌说:“肝和则生气发育万物,为诸脏之生化,若衰与亢则能为诸脏之残贼。”其性条过而不可郁,其气偏于急而易怒,其病多为气都而逆,气逆则三焦受病,又必侵乎及脾,然虽郁但不可用攻伐,应遵《内经》以辛散之、以辛补之之旨。肝经郁热之实,又常因肝血之虚,亦须遵《内经》酸收、甘缓之旨。综起来看,前人治疗肝胆病,常以条达疏解、散清养潜为其主要治则。本方结合前人经验,参以已见,以柴胡苦平入肝胆、条调疏发,畅郁阳而化滞阴,解心腹肠胃间结气,推陈致新;黄芩苦寒入肝胆,降泄清热,治自里达外之热,尤其是协柴胡更可以清气分郁结之热,二药相配,柴胡升清阳,黄芩降浊阴,能调转、燮理、阴阳升降之枢机,而用为主药。以半夏辛温散降中焦逆气而和胃健脾,白蒺藜苦辛而温,宣肺之滞,疏肝之郁,下气行血,二药辛温入肝,又寓有《内经》肝欲散,急食辛以散之之意;川楝子苦寒入肝,炒则寒性减,能清肝热行肝气而治胁痛、脘痛、腹痛;红花辛温,活血通经,并能和血调血,主气血不和,四药合而为辅药。以片姜黄辛苦性温,行血中气滞,治心腹结积、痞满胀痛;皂刺辛温,开结行滞,化痰消瘀,破坚除积;刘寄奴苦温兼辛,破瘀消积,行血散肿,治心腹痛,消散肥气、息贲、痞块;炒莱菔子辛甘性平,理气消胀,配焦四仙(焦神曲、焦麦芽、焦山楂、焦槟榔),共助消化而除胀满迟消,运中焦而健脾胃,共为佐药。以泽泻入肝肾,能行在下之水使之随泽气而上升,复使在上之水随气通调而下泻,能降泄肝肾二经水湿火热之邪而助阴阳升降之机,用为使药。本方中又涵有几个药组,一是柴、芩合用,有调肝转枢之效;一是白蒺藜、红花、皂刺三药相配,则有宣畅肺气、疏达肝气、通行胸胁胠肋之间行瘀散结之能,尤其是对久病者,三药合用能深达病所,斡旋枢机;一是川楝子、片姜黄、刘寄奴(或茜草)三药同用,既苦泄肝气之郁,又理血中气滞,而治心腹胁痛,结合皂刺、红花、白蒺藜三药,又对消散痞块有帮助。一是半夏、焦四仙(或三仙)合用,和中运脾以健中焦,寓有“见肝之病,当先实脾”之意。方中入血分的药物比重较大,是针对“病久入血’而设,以求推陈致新,新血生则气化旺,气化旺盛则康复之力增强。多年来,我在治疗西医诊断的慢性肝胆病的过程中,逐渐体会到中医治疗肝胆病,不是专从肝胆治,而是从整体观出发,根据五脏六腑相关等理论去进行辨证论治。总之,此方既着重于调转枢机,升降化育,又照顾到肝主藏血和病久入血等特点,故命名为“燮枢汤”。
加减运用:中湿不化,脘闷少食,舌苔白厚(或腻)者,加苍术6~9克、草豆蔻6~10克。气血阻滞,胁痛明显者,加元胡9克、枳壳10克、制乳没各5克等。如果血瘀明显,胁痛处固定,或兼月经量少有块者,可改加茜草12~20克、乌贼骨6~9克、桂枝6~10克。胃纳不佳,食欲不振,饮食少进者,加生谷芽10~12克、陈皮10~12克。肝热扰心,心悸、失眠、多梦、健忘者,加珍珠母30克(先煎),远志、天竺黄各9~10克、栀子仁3克(热象轻者可改夜交藤15~20克)。血络瘀郁,面或胸颈等处有血丝缕(蜘蛛痣)者,加茜草10~15克、乌贼骨6~9克、丝瓜络10克。下午低热者,加生白芍12克、银柴胡10克、青蒿15克。肝胆热盛,口苦、尿黄、目红者,加栀子6~10克、胆草3克。胁下痞块,肝脾肿大明显者,加炙鳖甲15~30克(先煎),生牡蛎20~30克(先煎),射干10克,莪术、三棱各3~6克,玄参12~20克等。肝病累肾,脾湿不化而腹部
坠胀,小便短少,有轻度腹水者,加大腹皮12~15克,茯苓、冬瓜皮各30~40克,水红花子10~12克(猪苓20克、泽兰15克可代用),车前子12~20克(布包),泽泻可改为30克。每遇情志不遂即各症加重者,加香附10克、合欢花6克。肝胆郁滞,疏泄不佳,胃失和降而呕逆便秘,上腹及胁部疼痛,舌苔不化者,加生赭石30克(先煎)、旋覆花10克(布包)、生大黄3~5克、生甘草3克、炒五灵脂9克。兼有胆结石者,加金钱草30克,郁金、炒鸡内金各10克。肝功能化验较长时间不正常(尤其是谷丙转氨酶高者),可同时加服五芦散(五味子95克、芦荟1.5~2.5克,共为细末,每服3克,一日2次,温开水送下,或随汤药服)。大便经常干燥,肝病久久不愈,或目赤涩,或月经闭止者,可酌加芦荟末0.3克左右,装胶囊,随汤药服,此药可引药力入肝。腰部喜暖,见凉隐痛者,减黄芩为6克,去川楝子。饮食正常者,可去莱菔子、焦四仙,只用焦神曲。口渴明显者去半夏。女子月经不潮或经水量少者,可去刘寄奴,改加茜草15~30克。药后胁痛反而加重者,可去皂刺,减少片姜黄用量,以后再渐渐加入。
验案举隅:黄某某,男,41岁,干部,1972年7月14日初诊。
病史及现症:1962年患无黄疸型急性传染性肝炎,经北京某医院中西医治疗2年多,肝功能正常而上班。1969年突发上消化道出血,经输血等治愈。1970年又出现肝炎症状,经北京某医院化验肝功能不正常,诊断为迁延性肝炎,经用中西药治疗1年多,症状不减,肝功能化验越来越不好,面部及手背出现蜘蛛痣,肝脏未触及,诊断为早期肝硬化,经治无效而转来我院诊治。现症右胁疼痛,不思饮食,倦怠乏力,形体瘦弱,面色晦暗,面部鼻头有血丝缕(蜘蛛痣),手掌发红,严重失眠,腹胀迟消,大便溏软,肝功能化验:麝絮(4),麝浊>20单位,转氨酶600单位。澳抗弱阳性。舌质略红,舌苔厚实微黄,中有剥脱,脉象滑数,左手略有弦象。
辨证:肝郁犯胃,中湿不化,心神不宁。
治法:调肝和胃,佐以安神。
处方:用燮枢汤加减。柴胡12克,黄芩12克,炒川楝子9克,皂刺6克,白蒺藜12克,茜草12克,草决明9克,焦四仙各9克,香谷芽9克,青陈皮各9克,草豆蔻9克,珍珠母30克(先煎)。6剂。
二诊,三诊时,诸症略有减轻,均以上方加减。
8月11日四诊:右胸胁痛已有间断,食纳渐增,大便仍软,有头重腿沉之感。舌苔已化薄尚略黄,剥脱处已见新生之薄苔,脉同前。再守上方出入:柴胡12克,黄芩9克,白蒺藜12克,红花9克,刘寄奴9克,桃仁9克,当归6克,赤白芍各15克,川断15克,茜草9克,栀子6克,焦神曲12克,草豆蔻9克,芦荟末0.3克(装胶囊)分2次随汤药服,6剂。
此后均以此方随证加减。1973年还加服“五芦散”2料(每料服约半月)。口腔有溃疡时,曾加生石膏、连翘、玄参等。腰腿痛时,曾加独活、威灵仙、附片等。以燮枢汤加减,服至1973年5月下旬,不但诸症消退,人亦渐壮实,肝功能化验亦完全恢复正常。1974年1月试作半日工作。以后到几个医院多次检查肝功能均正常,于12月上班正常工作。
1975年秋、1976年夏两次追访,身体很好,正常工作,与病时判若两人。
1981年6月造访:七八年来,一直上正常班,并且常到基层指导工作,均能胜任。自从服药以后,多年的关节炎也未发作,面色红润,身体健壮。
1983年3月造访:一直正常工作,未发作过肝胆病。
1988年2月追访:身体健壮,全日正常工作,已提升为司长,能以身作则,领导大家工作。